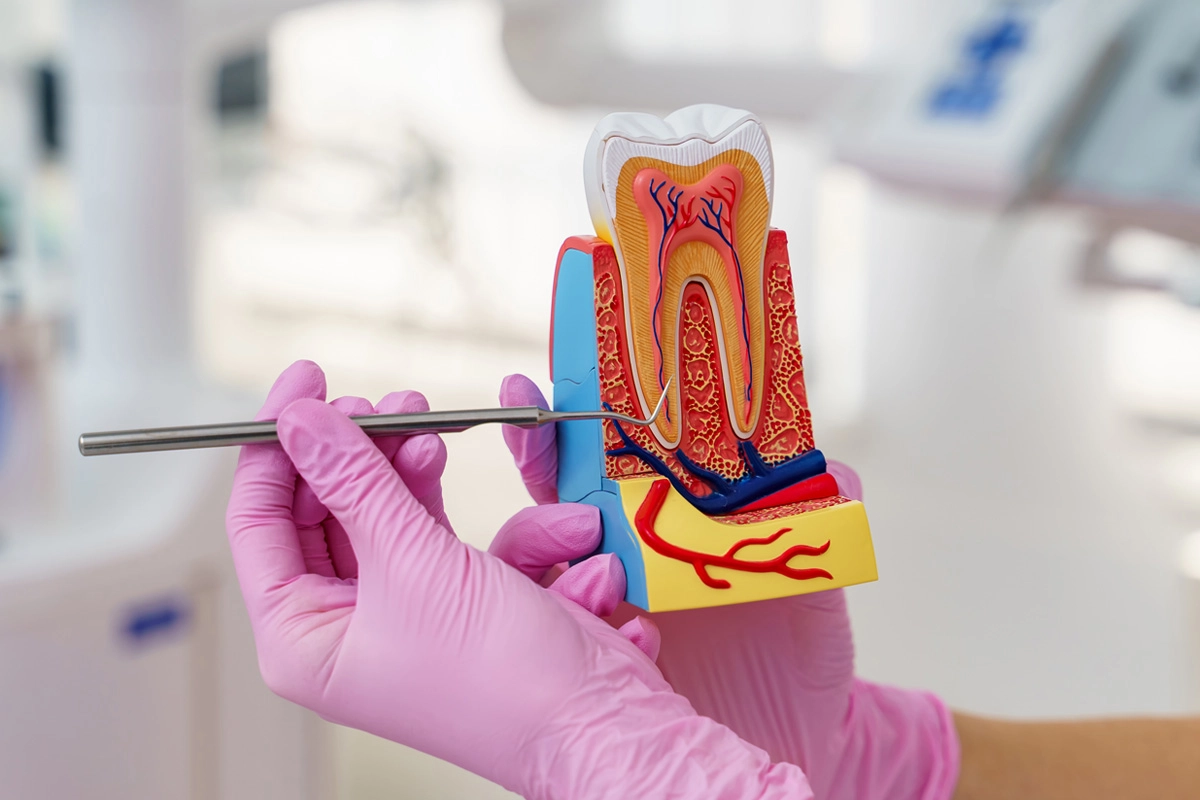
درمان ریشه چیست؟
درمان ریشه روشی است که زمانی انجام میشود که پالپ دندان ــ لایه نرم داخلی دندان که شامل عصبها و رگهای خونی است ــ به حدی آسیب دیده باشد که دیگر توان ترمیم خود را نداشته باشد.
در این درمان، پالپ تاج و ریشه دندان معمولاً تحت بیحسی خارج میشود، کانالهای ریشه بهصورت مکانیکی پاکسازی و گشاد میگردند تا میکروارگانیسمها از بین بروند، و سپس تا نوک ریشه با مواد مخصوص پر میشوند.
اگر درمان ریشه انجام نشود چه اتفاقی میافتد؟
در صورتی که پالپ ملتهب یا آسیبدیده برداشته نشود، میتواند باعث عفونت دندان و بافتهای اطراف آن شود و در نهایت به از دست رفتن دندان منجر گردد.
چه شرایطی نیاز به درمان ریشه (عصبکشی) دارد؟
شرایط اصلی که نیاز به درمان ریشه (عصبکشی) دارند به شرح زیر است:
بیماریهای پالپ (پالپ لایه نرم شامل رگهای خونی و بافتهای عصبی در داخلیترین بخش دندان است):
التهاب غیرقابل برگشت پالپ:
زمانی که پالپ بهطور شدید و دائمی ملتهب میشود و دیگر توان ترمیم خود را ندارد. التهاب به حدی پیشرفت کرده است که مکانیسمهای ترمیمی بدن دیگر کافی نیستند. حتی اگر عامل ایجاد مشکل (مثلاً پوسیدگی) برطرف شود، پالپ قادر به ترمیم نخواهد بود و این روند در نهایت به از بین رفتن کامل حیات دندان (نکروز) منجر میشود.
علائم شامل موارد زیر است:
درد خودبهخودی: درد ضرباندار که بدون هیچ محرکی و بهطور ناگهانی شروع میشود.
درد شبانه: دردی که فرد را از خواب بیدار میکند، بهویژه در شب. این حالت به دلیل افزایش فشار خون در ناحیه سر هنگام دراز کشیدن است که فشار التهابی داخل پالپ را بیشتر میکند.
درد طولانیمدت: پس از تحریک با عواملی مانند سرما، گرما، شیرینی یا ترشی، درد حتی بعد از حذف محرک برای چند دقیقه (۱۰ تا ۳۰ دقیقه یا بیشتر) ادامه پیدا میکند.
افزایش درد با گرما و کاهش آن با سرما: در مراحل پیشرفته، محرکهای گرم درد را تشدید میکنند، در حالی که سرما ممکن است بهطور موقت باعث تسکین درد شود.
• درد تیرکشنده: درد اغلب از دندان درگیر به نواحی دیگر مانند گوش، شقیقه، استخوان فک یا دندانهای دیگر انتشار مییابد و بیمار نمیتواند دقیقاً مشخص کند کدام دندان درد دارد.
پالپیت اولسراتیو و هیپرپلاستیک:
پالپیت اولسراتیو
نوعی مزمن از پالپیت غیرقابل برگشت است که در آن زخمهای باز روی سطح بافت ملتهب پالپ ایجاد میشود. این وضعیت معمولاً در دندانهایی با حفره پوسیدگی بزرگ و باز رخ میدهد. زمانی که پوسیدگی عمیق به پالپ میرسد، حفره پالپ به محیط دهان باز میشود و از این طریق تحریک باکتریایی مداوم ایجاد میگردد. بافت پالپ تلاش میکند در برابر این تحریک مزمن مقاومت کند و در سطح خود زخمهایی ایجاد میشود. درمان قطعی این وضعیت، درمان ریشه است، زیرا بافت پالپ دیگر توان ترمیم ندارد و باید خارج شود.
علائم:
درد: هنگام جویدن، وقتی غذا داخل حفره پوسیدگی جمع میشود و روی پالپ زخمی فشار میآورد، درد شدید ایجاد میشود.
حساسیت به دما: محرکهای گرم باعث تشدید درد میشوند.
اثر سرما: محرکهای سرد یا آب سرد میتوانند باعث کاهش درد شوند (به دلیل کاهش تورم و فشار در ناحیه).
درد خودبهخودی: درد اغلب هنگام غذا خوردن یا تماس چیزی با دندان ایجاد میشود.
ظاهر: در معاینه دندانپزشکی، بافتی قرمز و زخمشده در کف حفره پوسیدگی دیده میشود که با تماس ممکن است خونریزی کند.
پالپیت هیپرپلاستیک (پولیپ پالپ)
این حالت واکنش بافت عصبی داخل دندان (پالپ) به یک تحریک خفیف و طولانیمدت است. در اثر این تحریک، بافت عصبی بهطور غیرطبیعی رشد میکند (هیپرپلازی) و تودهای گوشتی به نام پولیپ را درون حفره ایجادشده توسط پوسیدگی به وجود میآورد. این وضعیت علت اصلی چیزی است که در میان مردم بهاشتباه «درآمدن گوشت از لثه» نامیده میشود.
این حالت معمولاً در دندانهای جوان (دندانهای شیری آسیاب و دندانهای دائمی تازه رویشیافته) که ریشههای قوی و حفره پوسیدگی بزرگ و باز دارند دیده میشود. چون بافت پالپ در دندانهای جوان بسیار زنده و دارای خونرسانی خوب است، هنگام تلاش برای ترمیم خود و مقاومت در برابر تحریک، رشد بیش از حد پیدا میکند. در نتیجه، این بافت رشدکرده بهطور کامل حفره ایجادشده توسط پوسیدگی را پر میکند. کانال دندان نیاز به درمان ریشه دارد و بافت پالپ رشدکرده (پولیپ) در حین درمان ریشه خارج میشود.
علائم:
درد: معمولاً درد کم است یا اصلاً وجود ندارد، زیرا این وضعیت مزمن و تدریجی است.
خونریزی: بافت پولیپیشکل ممکن است هنگام تماس یا جویدن بهراحتی خونریزی کند.
ظاهر: بافتی صورتی تا قرمز رنگ، شبیه توده گوشتی یا خال، که معمولاً پایهدار است و از داخل حفره پوسیدگی بیرون میزند. سطح آن میتواند صاف یا زبر باشد.
حساسیت به دما: معمولاً وجود ندارد.
نکروز پالپ:
نکروز پالپ به معنای مرگ بافت زنده عصبی و عروقی (پالپ) داخل دندان است. این حالت زمانی رخ میدهد که به دلیل التهاب شدید یا طولانیمدت، یا در اثر ضربه، خونرسانی به دندان بهطور ناگهانی قطع شود. دندان ممکن است تغییر رنگ دهد و خاکستری یا متمایل به زرد شود و به محرکهایی مانند گرما یا سرما واکنشی نشان ندهد. تنها درمان این وضعیت، درمان ریشه است که طی آن بافت مرده از داخل دندان خارج میشود.
بیماریهای بافتهای اطراف دندان:
بیماریهای بافتهای اطراف دندان بهطور کلی «بیماریهای پریودنتال» نامیده میشوند و بافتهای اطراف و نگهدارنده دندان (لثه، استخوان و لیگامان) را درگیر میکنند.
ژنژیویت:
این حالت خفیفترین و برگشتپذیرترین مرحله اولیه بیماری است و فقط لثهها (ژنژیوا) را درگیر میکند. علت اصلی آن پلاک باکتریایی است که روی دندانها تجمع پیدا میکند. بهداشت نامناسب دهان باعث تشکیل و تجمع این پلاک میشود.
علائم:
- لثههای قرمز، متورم و براق (لثه سالم صورتیرنگ، سفت و شبیه پوست پرتقال است)
- خونریزی هنگام مسواک زدن یا بهصورت خودبهخودی (مهمترین و زودترین علامت!)
- بوی بد دهان
التهاب لثه و استخوان فک:
در صورت عدم درمان ژنژیویت، التهاب به لایههای عمقیتر لثه پیشرفت کرده و وارد مرحلهای به نام پریودنتیت میشود که در آن آسیبهای غیرقابل برگشت آغاز میگردد. در این مرحله، تخریب استخوان و الیافی که دندان را در جای خود نگه میدارند شروع میشود.
علائم:
- خونریزی لثه
- عقبنشینی لثه (سطوح ریشه نمایان میشود و دندانها بلندتر به نظر میرسند)
- تشکیل فضاهای عمیق (پاکتهای پریودنتال) بین دندان و لثه که در حالت طبیعی وجود ندارند
- لق شدن دندانها به دلیل تحلیل استخوان
- طعم بد دهان و بوی بد دهان مداوم
عقبنشینی لثه:
به جابهجایی لثه گفته میشود که در نتیجه آن سطح ریشه دندان نمایان میگردد. با باز شدن سطح ریشه، حساسیت به سرما و گرما و خطر پوسیدگی افزایش مییابد.
علل:
- پریودنتیت (شایعترین علت)
- مسواک زدن خشن و آسیبزا
- دندانقروچه یا فشردن دندانها (براکسیسم)
- نامرتبی یا وضعیت غیرطبیعی دندانها
آبسه لثه:
التهاب (چرک) تجمعیافته در پاکت پریودنتال در بافت گیر میافتد و باعث تورم میشود.
علائم: درد شدید و ضرباندار، قرمزی، تورم و لق شدن دندان.
پر کردن کانال::
این مرحله شامل مسدود کردن و مهروموم کردن سیستم کانال ریشهای است.
پر کردن کانال: پس از اطمینان از بهبودی (در درمانهای چندجلسهای)، کانالها با مواد مخصوص تا نوک ریشه پر میشوند.
بستن ورودی کانال: برای جلوگیری از عفونت مجدد سیستم کانال، دهانه کانال با مواد پرکننده مناسب بهطور کامل مهروموم میشود.
درمان ریشه معمولاً شامل مراحل زیر است:
معاینه بالینی و تشخیص:
- پزشک به توضیحات بیمار درباره علت مراجعه گوش میدهد و درباره علائم سؤال میکند. در این مرحله، نبود درد حاد، تورم یا علائم واضح (مثلاً در بیماران ارجاعی) ثبت میشود. درمانهای قبلی، ضربهها و وضعیت عمومی سلامت بیمار نیز اهمیت دارند.
- دندانپزشک ظاهر، قوام و رنگ بافتهای داخل دهان و خارج دهان و همچنین وجود فیستول را بررسی میکند. وضعیت ترمیم دندان، وجود پوسیدگی، شکستگیها و حمایت پریودنتال نیز ارزیابی میشود.
- حیات پالپ با استفاده از تستهای حرارتی (سرد و گرم) و تست الکتریکی پالپ (EPT) بررسی میشود. در پالپیت غیرقابل برگشت، درد حتی پس از برداشتن محرک ادامه دارد. تست سرما برای دندانهای زنده مؤثر است و با استفاده از دندانهای سالم مجاور، نقطه مرجع تعیین میشود.
- برای بررسی آناتومی دندان، اتاقک پالپ، شکل کانالها، تحلیل ریشه و ضایعات اطراف ریشه، از رادیوگرافی پریاپیکال معمولی و در صورت لزوم از تصویربرداری سهبعدی CBCT استفاده میشود.
- با کنار هم قرار دادن تمام این اطلاعات، تشخیص قطعی درباره وضعیت پالپ و بافتهای اطراف ریشه انجام میشود.
آمادهسازی:
این مرحله شامل پاکسازی و شکلدهی مکانیکی سیستم کانال ریشه است.
بیحسی: درمان با بیحسی موضعی آغاز میشود تا بدون درد انجام شود.
ایزولاسیون: دندان مورد درمان با رابردم ایزوله میشود تا از ورود بزاق و میکروارگانیسمها جلوگیری شود و همچنین مانع بلع ابزار یا مواد شیمیایی توسط بیمار گردد.
درمان ریشه:
پاکسازی پوسیدگی و خارج کردن پالپ: پوسیدگیهای موجود بهطور کامل برداشته میشوند و بافت پالپ ملتهب یا آسیبدیده خارج میگردد.
دسترسی به اتاقک پالپ: حفرهای از طریق تاج دندان تا اتاقک پالپ ایجاد میشود و برای دسترسی مستقیم به سیستم کانال ریشه گسترش مییابد. رنگ کف اتاقک پالپ (تیرهتر از دیوارههای کانال) به تشخیص محل دهانه کانالها کمک میکند.
تعیین طول کارکرد: طول مسیر تا نوک ریشه، که کانال در آن ناحیه تمیز و شکلدهی میشود، با دقت و با استفاده از اپکس لوکیتور الکترونیکی و رادیوگرافی تعیین میگردد.
شکلدهی کانالهای ریشه (ابزارگذاری): شکل طبیعی کانال و تنگی ناحیه اپیکال حفظ میشود و کانال از ناحیه تاج به سمت نوک ریشه بهصورت مخروطی شکلدهی میگردد. معمولاً تکنیک Crown-Down ترجیح داده میشود. در این مرحله از فایلهای دستی استیل ضدزنگ (K-file و Hedstrom) و فایلهای چرخشی نیکل-تیتانیوم (NiTi) استفاده میشود. ابزارهای NiTi به دلیل انعطافپذیری و مقاومت در برابر خستگی، مزایای بیشتری دارند.
شستوشوی کانال: علاوه بر پاکسازی مکانیکی، کانالها بهطور فراوان با محلولهای ضدباکتری و حلکننده بافت مانند هیپوکلریت سدیم (NaOCl) شستوشو داده میشوند. این کار باعث ضدعفونی نواحیای میشود که ابزار به آنها دسترسی ندارد.
پس از پایان درمان، بیمار باید به نکات زیر توجه کند:
درد و حساسیت: ممکن است تا چند روز پس از درمان، درد یا حساسیت خفیف وجود داشته باشد که با مصرف مسکن قابل کنترل است. در صورت درد شدید، مداوم یا بروز تورم، باید به دندانپزشک مراجعه شود.
شکنندگی دندان: دندانهایی که درمان ریشه شدهاند به دلیل از دست دادن پالپ و بخشی از ساختار دندان، ممکن است شکنندهتر شوند؛ بنابراین توصیه میشود از جویدن غذاهای بسیار سفت خودداری شود.
ترمیم یا روکش دائمی: برای جلوگیری از پوسیدگی مجدد و عفونت دندان درمانشده و همچنین حفظ دوام و زیبایی آن، انجام ترمیم یا روکش دائمی ممکن است ضروری باشد.
معاینات دورهای: مراجعه منظم به دندانپزشک برای حفظ و استفاده مادامالعمر از دندان درمانشده با درمان ریشه ضروری است.
مزایای اصلی درمان ریشه عبارتاند از:
حفظ دندان طبیعی: مهمترین مزیت آن نجات دندان ملتهب یا آسیبدیده از کشیدن است. به این ترتیب، دندان طبیعی خود بیمار در دهان باقی میماند.
از بین بردن درد: دردهای شدید، خودبهخودی و طولانیمدت ناشی از شرایطی مانند التهاب غیرقابل برگشت پالپ را برطرف میکند. از آنجا که درمان تحت بیحسی موضعی انجام میشود، معمولاً دردی احساس نمیشود.
پیشگیری و درمان عفونت: با خارج کردن پالپ ملتهب یا نکروزه (مرده) و میکروارگانیسمها از داخل کانالها، از گسترش عفونت به بافتهای اطراف جلوگیری کرده و عفونتهای موجود را درمان میکند.
دوام طولانیمدت: در صورت انجام ترمیم مناسب پس از درمان و رعایت بهداشت دهان و مراجعات منظم به دندانپزشک، دندان درمانشده میتواند تا پایان عمر قابل استفاده باشد.
حفظ عملکرد جویدن: باقی ماندن دندان طبیعی در دهان به حفظ عملکرد صحیح جویدن، پیوستگی قوس دندانی و ارتفاع عمودی صورت کمک میکند.
حفظ زیبایی: با انجام ترمیم دائمی یا روکش، ظاهر زیبای دندان درمانشده بازسازی میشود.
جلوگیری از تحلیل استخوان فک: با پیشگیری از کشیدن دندان، از تحلیل استخوان فک و جابهجایی دندانهای مجاور که ممکن است پس از کشیدن رخ دهد، جلوگیری میشود.
حمایت از رشد ریشه در دندانهای نابالغ: در دندانهایی که رشد ریشه آنها کامل نشده است، در صورت حفظ پالپ زنده، به ادامه رشد نوک ریشه کمک میکند.
ایجاد پایهای مناسب برای ترمیم: امکان فراهم شدن یک پایه محکم برای ترمیمهای دائمی مانند روکش در دندانهای آسیبدیده یا دچار از دست رفتن بافت را فراهم میکند.
اگرچه درمان ریشه برای بسیاری از بیماران یک روش درمانی موفق محسوب میشود، اما در برخی شرایط ممکن است مناسب نباشد یا شانس موفقیت آن بهطور قابلتوجهی کاهش یابد. این شرایط عبارتاند از:
- اگر بافت استخوانی اطراف دندان بهشدت تحلیل رفته باشد یا دندان به دلیل بیماریهای پریودنتال بیش از حد لق باشد، ممکن است امکان حفظ دندان وجود نداشته باشد.
- در صورت وجود ترکهای عمودی یا عمیق در ریشه دندان، خطر عود عفونت بالا است. درمان ریشه قادر به ترمیم این شکستگیها نیست و چنین دندانهایی معمولاً کشیده میشوند.
- اگر بخش تاجی (قسمت بالایی) دندان به دلیل پوسیدگی یا شکستگی مقدار زیادی از ساختار خود را از دست داده باشد و با ترمیم یا روکش قابل بازسازی نباشد، انجام درمان ریشه بیفایده خواهد بود.
- کانالهای ریشه برخی دندانها بسیار باریک، کلسیفیه یا دارای آناتومی پیچیده هستند. در این موارد امکان تمیز کردن و پر کردن کامل کانالها وجود ندارد و درمان ممکن است با شکست مواجه شده و دندان نیاز به کشیدن پیدا کند.
- در بیماران مبتلا به دیابت کنترلنشده، افرادی که تحت شیمیدرمانی هستند، افراد با ضعف سیستم ایمنی یا کسانی که پروتز دریچه قلب دارند، خطر عفونت بالاتر است. این شرایط الزاماً مانع قطعی درمان نیستند، اما پزشک باید پیش از درمان وضعیت عمومی سلامت بیمار را بهدقت ارزیابی کند.
- درمان ریشه ممکن است به بیش از یک جلسه نیاز داشته باشد و اگر بیمار نتواند مراجعات منظم داشته باشد یا بهداشت دهان را رعایت نکند، احتمال شکست درمان افزایش مییابد.
آیا درمان ریشه دردناک است؟
خیر. به لطف روشهای نوین بیحسی، در حین درمان هیچ دردی احساس نمیشود. حساسیت خفیفی که ممکن است پس از درمان ایجاد شود، بهراحتی با مسکنها قابل کنترل است.
درمان ریشه چقدر طول میکشد؟
این موضوع به وضعیت دندان بستگی دارد. معمولاً درمان در ۱ تا ۳ جلسه انجام میشود و هر جلسه حدود ۶۰ تا ۹۰ دقیقه زمان میبرد.
آیا بعد از درمان ریشه درد وجود دارد؟
حساسیت و تورم خفیف برای چند روز پس از درمان طبیعی است. این وضعیت با مصرف مسکنها و استفاده از کمپرس سرد که توسط پزشک توصیه میشود، قابل کنترل است.
آیا دندان درمانشده دوباره پوسیده میشود؟
بله. قسمت تاجی دندان (بخش بالایی) همچنان میتواند دچار پوسیدگی شود. به همین دلیل رعایت بهداشت دهان و مراجعه منظم برای معاینه بسیار مهم است.
آیا درمان ریشه ممکن است شکست بخورد؟
بله، در موارد نادر ممکن است چنین اتفاقی بیفتد. از جمله دلایل آن میتوان به تمیز نشدن کامل کانالها، وجود کانالهای پنهان یا عدم آببندی مناسب ترمیم تاجی اشاره کرد. در صورت شکست، ممکن است درمان مجدداً انجام شود یا نیاز به جراحی ریشه (آپیکواکتومی) باشد.
آیا دندان بعد از درمان میشکند؟
بله، دندانهایی که درمان ریشه شدهاند ممکن است شکنندهتر باشند. به همین دلیل معمولاً دندانپزشکان توصیه میکنند روی دندان روکش گذاشته شود تا از آن محافظت شده و خطر شکستگی کاهش یابد.
آیا همه دندانها قابل درمان ریشه هستند؟
خیر. اگر استخوان اطراف دندان بهشدت تحلیل رفته باشد، ترک غیرقابل ترمیم در ریشه وجود داشته باشد یا دندان به حدی تخریب شده باشد که قابل بازسازی نباشد، ممکن است کشیدن دندان ضروری باشد.
چگونه بین درمان ریشه و ایمپلنت انتخاب کنیم؟
حفظ دندان طبیعی همیشه بهترین گزینه است. درمان ریشه معمولاً کمهزینهتر و کمتهاجمیتر از ایمپلنت است. با این حال، اگر دندان قابل حفظ نباشد، ایمپلنت بهترین جایگزین خواهد بود.
آیا درمان ریشه بر سلامت عمومی بدن تأثیر دارد؟
بله، با از بین بردن منبع عفونت در دهان تأثیر مثبتی بر سلامت عمومی دارد. عفونتهای درماننشده دندانی میتوانند بر سایر بخشهای بدن مانند قلب و کلیهها تأثیر منفی بگذارند.
اگر پانسمان یا پرکردگی موقت بیفتد چه باید کرد؟
باید در اسرع وقت با دندانپزشک خود تماس بگیرید. افتادن پرکردگی موقت میتواند باعث عفونت مجدد کانالها شود.
آیا مصرف آنتیبیوتیک قبل از درمان ریشه ضروری است؟
تنها در صورتی که عفونت فعال و گستردهای وجود داشته باشد (مانند تورم یا تب)، ممکن است دندانپزشک آنتیبیوتیک تجویز کند. این کار بهصورت روتین انجام نمیشود.
آیا درمان ریشه برای کودکان هم انجام میشود؟
بله، «درمان ریشه کودکان» (پالپوتومی / پالپکتومی) برای دندانهای شیری انجام میشود. این کار برای حفظ سلامت دندان دائمی زیرین و نگه داشتن فضا برای رویش آن اهمیت دارد.
آیا رنگ دندان پس از درمان ریشه تغییر میکند؟
بهندرت ممکن است دندان درمانشده به مرور زمان به رنگ خاکستری تغییر کند. در این صورت میتوان از درمانهای زیبایی مانند بلیچینگ داخلی یا ونیرهای پرسلنی استفاده کرد.
طول عمر دندانی که درمان ریشه شده چقدر است؟
در صورت انجام صحیح درمان ریشه و ترمیم مناسب (پرکردگی یا روکش)، دندان میتواند تا پایان عمر در دهان باقی بماند.
آیا دندان بعد از درمان ریشه حس خود را از دست میدهد؟
بله، چون بافت عصبی داخل دندان خارج میشود، دندان دیگر محرکهایی مانند سرما و گرما را حس نمیکند. اما از آنجا که دندان به استخوان فک متصل است، فشار جویدن همچنان احساس میشود. این از دست رفتن حس به معنای از بین رفتن حیات دندان است، اما دندان همچنان به عملکرد خود ادامه میدهد.
آیا میتوان درمان ریشه و سفید کردن دندان را همزمان انجام داد؟
خیر، سفید کردن دندان پس از اتمام درمان ریشه و بهبود دندان قابل انجام است. اولویت اصلی نجات دندان از عفونت و ترمیم آن است. زمان مناسب سفید کردن را دندانپزشک تعیین میکند.
آیا عفونت پس از درمان ریشه دوباره برمیگردد؟
در موارد نادر ممکن است عفونت عود کند. از دلایل اصلی آن میتوان به وجود کانالهای باریک یا پیچیده که تمیز کردن آنها دشوار است، آببندی نامناسب ترمیم تاجی یا ضربه جدید به دندان اشاره کرد. در صورت عود عفونت، ممکن است درمان مجدد یا جراحی ریشه (آپیکواکتومی) لازم باشد.